Добро пожаловать на сайт Центра Лазерной коррекции Зрения
Описание операции ФРК
ОБЩАЯ ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ КЛИНИКИВведение.
Прежде всего, каждый пациент, который пришел на диагностику в нашу клинику, должен получить информацию о методике лазерной операции, которая называется ФРК – фоторефрактивная кератэктомия. Подавляющее большинство наших пациентов имеют близорукость (миопию), поэтому мы покажем на примере этой патологии, как проводится операция, и как после нее восстанавливается зрение.
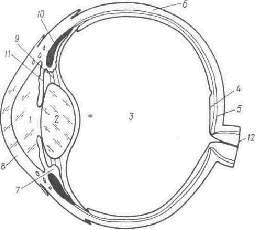
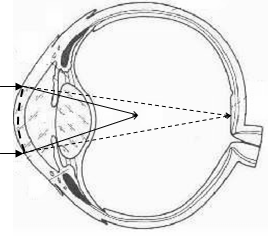
Глаз по своему строению очень похож на устройство фотоаппарата. Посмотрите на рисунок, на котором показано сечение глазного яблока.
Самая наружная оболочка носит название склера (6) или белочная оболочка, в переднем отделе склера плавно переходит в роговицу (8), которая прозрачна и через нее видна радужка (11). Отверстие в центре радужки называется зрачком. За радужкой находится хрусталик (2), стекловидное тело (3), сетчатка (4). Сетчатка является как бы глазной фотопленкой, на которую проецируется изображение окружающего мира. Своеобразным “объективом” глаза можно назвать систему из двух линз: роговицы и хрусталика. Для того чтобы глаз видел хорошо вдаль необходимо условие, что роговица и хрусталик фокусируют изображение окружающих нас предметов строго на сетчатке. На рисунках показаны три основных вида клинической рефракции глаза, которые отличаются расположением сетчатки и главного фокуса оптической системы глаза.
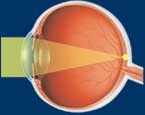
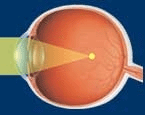
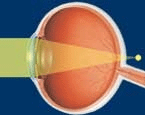
Нормальный глаз Близорукость Дальнозоркость При расположении фокуса на сетчатке глаз имеет нормальную (эмметропическую) рефракцию, когда фокус оказывается ближе чем сетчатка, глаз имеет миопическую рефракцию (это и есть близорукость). И, наконец, если фокус находится за сетчаткой, глаз имеет гиперметропическую рефракцию (дальнозоркость).
Близорукость чаще всего бывает приобретенной. Как видно из рисунка, эта рефракция формируется за счет чрезмерного удлинения глазного яблока. Данный процесс наблюдается в детском и юношеском возрасте, т.е. совпадает с периодом общего роста организма. Причин для чрезмерного роста глазного яблока много, но на первом месте стоит, конечно, чрезмерная зрительная нагрузка на глаз. Значительно реже близорукость носит врожденный характер. При близорукости глаз плохо видит далекие предметы, но зато очень хорошо видит ближние предметы, причем без всякого напряжения – в этом случае фокус предмета оказывается на сетчатке.
Дальнозоркость – это всегда врожденная патология. Как показывают беседы с пациентами, большинство из них считают дальнозоркость таким состоянием, когда глаз видит далеко расположенные предметы лучше, чем нормальный глаз, или, когда глаз хорошо видит в даль и плохо видит вблизи. Действительно, в молодом возрасте при небольшой дальнозоркости глаз может передвинуть фокус на сетчатку путем напряжения цилиарной мышцы (7), управляющей формой хрусталика, и глаз довольно хорошо видит далекие предметы. Этот физиологический процесс называется аккомодацией и у дальнозорких людей он используется постоянно. Но с возрастом наблюдается снижение эластичности хрусталика, называемое пресбиопией, и к 35-40 годам у таких людей отмечается снижение остроты зрения и на дальнем и на ближнем расстоянии. У пациентов с высокими степенями дальнозоркости (более +6,0 диоптрий) зрение снижено уже с детского возраста, т.к. цилиарная мышца не может справиться с такой нагрузкой.
Люди с нормальной рефракцией имеют хорошее зрение на любых расстояниях примерно до 40 лет. Далекие предметы им видны без каких либо усилий, а при рассматривании близких предметов включается аккомодация. В более позднем возрасте у них так же развивается пресбиопия и с каждым годом все труднее различать мелкие предметы вблизи, поэтому им приходится надевать плюсовые очки для чтения.
Как видно из сказанного выше, уверенность некоторых близоруких людей в том, что с возрастом у них зрение без очков улучшится ошибочно. Зрение вдаль остается таким же, но читать, в отличие от людей с хорошим зрением, такие люди могут без очков, т.к. им не нужна аккомодация. В минусовых очках же читать с каждым годом все труднее.
Теперь посмотрим, как у близорукого человека можно улучшить зрение. Еще раз посмотрев на рисунок, видно, что есть два варианта: приблизить сетчатку к точке фокуса, или фокус приблизить к сетчатке. На практике, естественно, легче осуществить второе, путем изменения оптической системы, добавив очковое стекло, контактную линзу или с помощью операции изменить оптические свойства естественного “объектива” глаза. Наиболее доступна для хирургических вмешательств роговица глаза, поэтому большинство рефракционных операций производится именно на ней.
В чем заключается ФРК?
Фоторефрактивная кератэктомия – это операция, задача которой изменить кривизну наружной поверхности роговицы.
Это достигается путем дозированного испарения лазерным лучом центральной области роговицы. При близорукости больше испаряются центральные слои роговицы, таким образом, достигается ее некоторое уплощение. По законам оптики линза, имеющая более плоскую кривизну поверхности, меньше преломляет световые лучи и, следовательно, фокусное расстояние у нее больше. Как показано на рисунке фокус перемещается в этом случае на сетчатку (пунктирные линии), и глаз видит хорошо без всяких очков. Каких либо других изменений в структурах глаза не производится.
Как проводится операция PRK?
Пациент ложится на специальную кровать, и ему закапываются обезболивающие капли (1% дикаин), за веки вводится специальный инструмент – векорасширитель. Это делается для того, чтобы при операции пациент не мог закрыть оперируемый глаз. После этого оперируемый должен смотреть на специальную световую метку – красный круг с мигающей зеленой точкой в центре. Перед непосредственным лазерным воздействием, хирург удалит эпителиальный слой роговицы (очень тонкий поверхностный пласт клеток, защищающий ее от внешних воздействий), что воспринимается пациентом как легкое поглаживание глаза. Затем непосредственно включается лазер. Оперируемый должен уяснить, что хирург лишь контролирует ход операции, а основная задача ложится на пациента - спокойно лежать и смотреть на фиксационную световую метку. Луч лазера невидимый и само испарение роговичной ткани проходит абсолютно безболезненно. Время воздействия лазера зависит от степени близорукости, например, при –3,0 диоптриях оно составляет примерно 30 секунд, при –6,0 диоптриях время соответственно увеличивается до 60 секунд.
После операции закапываются капли (0,25% левомицетин и Диклоф) и обязательно глаз заклеивается марлевой салфеткой, для защиты его от пыли, грязи, микроорганизмов и т.д. Перед тем как наложить повязку на глаз надевают специальную контактную линзу, которая временно является как бы “искусственным” роговичным эпителием. С собой пациенту выдаются капли левомицетина или другой антибиотик (закапываются с интервалом каждый час – полтора в течении 3-х дней) и набор обезболивающих и снотворных таблеток. Дело в том, что по окончании действия анестезии в глазу появляются неприятные ощущения (чувство инородного тела) и слезотечение т.к. веко при мигании раздражает операционную зону, и зачастую прием этих препаратов облегчает самочувствие пациента. У пациентов, которым послеоперационная контактная линза раньше не ставилась, болевой синдром начинался в первый день к вечеру и достигает максимума к утру второго дня. Пациенты с поставленной контактной линзой в этот период чувствуют себя удовлетворительно, а неприятные ощущения возникают обычно к вечеру второго дня, что так же вынуждает в некоторых случаях принять анальгетики.
Пациент на третий день показывается врачу. Осматривается оперированный глаз и только при полном восстановлении эпителиального слоя снимается повязка и контактная линза; при слабом эпителиальном слое возможно оставление контактной линзы на глазу до 5 – 7 дней. Острота зрения в этот срок не проверяется! Пациент чаще всего замечает легкую дымку в течение 1-2 дней, рассматриваемые предметы имеют нечеткие расплывчатые контуры. После снятия повязки обычно еще приходится закапывать антибиотики 7 – 10 дней, но уже в меньшей дозе. Женщинам в этот срок не рекомендуется пользоваться тушью для ресниц. Пациент с каждым днем замечает улучшение остроты зрения, это связано с постепенным сглаживанием эпителиального слоя. Но все равно в этом периоде может отмечаться небольшое плавание изображения, двоение предметов, заметен дискомфорт при зрении двумя глазами, т.к. разница между оперированным и неоперированным глазом увеличивается.
Следующая явка для осмотра на четырнадцатый день. В этот срок острота зрения уже проверяется. Вдаль пациент обычно видит примерно половину предполагаемого количества строк на проверочной таблице, так же может отмечается некоторая неустойчивость изображения и двоение. Естественно, процессы заживления у людей протекают с различной скоростью, поэтому молодой человек может в этот срок дать более высокую остроту зрения (0,7 – 1,0), а люди после 40 лет и значительно меньшую (даже 0,2 – 0,3). Самым главным в этом сроке является то обстоятельство, что глаз временно находится в состоянии дальнозоркости (!) и, следовательно, не может читать вблизи, или же читает, но с большим напряжением.
К сроку 1 месяц у большинства пациентов временная дальнозоркость уменьшается, и глаз хорошо видит и вдаль и на более близком расстоянии. У людей старшего возраста еще возможно присутствие заметной для них дальнозоркости и затруднение чтения. Незначительная степень дальнозоркости может отмечаться и в последующих осмотрах пока продолжается закапывание дексаметазона для профилактики такого осложнения как регресс (см.ниже). Если пациент может читать, то ему предлагается операция на второй глаз.
Ощущения (болевые, зрительные и т.д.) после операции на втором глазу совсем не такие как после операции первого глаза. Это связано с различной степенью чувствительности глаз и с тем, что мозгу легче получать информацию от двух одинаковых глаз, чем от разных.
Следующий осмотр производится в 3 месяца. Зрение в этом сроке у ряда пациентов уже стабилизируется на максимальных показателях (близорукость слабой степени). У остальных пациентов еще могут наблюдаться восстановительные процессы, и острота зрения продолжает настраиваться в течение последующих месяцев.
Об окончании позднего послеоперационного периода можно говорить при сроке 1 год от момента лазерного вмешательства. После осмотра через год от момента операции при полном удовлетворении пациента.
Послеоперационные осложнения. (Информация, обязательная для прочтения!)
После любой операции могут иметь место те или иные нежелательные моменты. При фоторефрактивной кератэктомии наблюдаются следующие осложнения:
инфекция. В раннем послеоперационном периоде (первые три дня), когда на роговице еще нет защитного эпителиального слоя, возможно попадание патогенной флоры в операционную область. Условия, повышающие риск инфицирования: наличие косметики на ресницах и коже век (косметикой перестать пользоваться не менее чем за три дня до операции!), сопутствующая инфекция (герпетические высыпания, насморк, ангина и т.д.), отсутствие послеоперационной повязки, несоблюдение режима закапывания антибиотика, мытье головы. Прием алкоголя увеличивает период эпителизации и тем самым увеличивает риск попадания инфекции в глаз. В ряде случаев возможна активизация собственных микроорганизмов, обитающих на слизистой глаза, если они устойчивы к применяемому антибиотику. Наиболее легкое проявление инфицирования – конъюнктивит. При бактериальной форме лечение занимает до 10 дней, при вирусной форме оно может длиться до 1-1,5 месяцев. На остроту зрения конъюнктивит не влияет. При более серьезном проявлении инфекции – кератите, когда в воспалительный процесс вовлекается роговица, может быть снижение запланированной остроты зрения. медленное заживление. У некоторых пациентов отмечается медленная скорость нарастания эпителиального слоя, приводящая к тому, что повязку приходится носить больше трех дней. В основном это происходит у людей старшего возраста, у молодых встречается редко. Иногда к медленному заживлению приводит плохое прикрепление эпителиальных клеток к роговице – так называемая нитчатая эпителиопатия. Слово нитчатая указывает на внешний вид растущего эпителия, а не на тот факт, что в глазу есть нитчатый шов. Лечение в этих случаях включает назначение витаминных и стимулирующих рост клеток капель (тауфон, витасик), сеансы терапевтической лазерной стимуляции роговицы, удаление нитчатых выростов эпителия. снижение прозрачности роговицы. Данный факт можно рассматривать не как осложнение, которое у кого-то есть, у кого-то нет, а вынужденным последствием лазерной рефракционной операции. При осмотрах оперированной роговицы под микроскопом офтальмолог видит картину, напоминающую запыленный экран телевизора. Эти “пылинки” носят название haze, и представляют собой микроскопические остатки разрушенных клеток и волокон роговицы в операционной зоне. Невооруженным глазом они не видны, на остроту зрения не влияют и в течение нескольких месяцев полностью рассасываются. При небольших степенях близорукости (до –3,0 диоптрий) могут исчезнуть к 6 месяцам, при больших степенях близорукости haze обычно рассасываются к году. регресс. Очень редко у некоторых пациентов в послеоперационном периоде наблюдается тенденция роговичной ткани к пролиферации (разрастанию). Тем самым достигнутое операцией изменение кривизны роговицы снижается, и соответственно уменьшается острота зрения. Группа риска: люди с большими степенями близорукости (чаще юноши), женщины во время приема гормональных контрацептивов. Тенденция к регрессу обнаруживается обычно в первые месяцы послеоперационного периода, поэтому в этом периоде практически всем прооперированным назначаются капли дексаметазона – препарата, угнетающего пролиферацию роговичной ткани. Средний срок закапывания – 2-3 месяца, у группы риска он может быть более длительным. Так же для профилактики этого осложнения можно рекомендовать установку послеоперационной контактной линзы, которая в какой-то мере “обманывает” клетки роговицы, создавая иллюзию анатомической целостности, и тем самым стимул к пролиферации притупляется. Лечится регресс повторной лазерной операцией в срок не ранее чем год после первого вмешательства (бесплатно!). После лазерной операции женщинам в течение двух недель нежелательно применение косметики, около двух месяцев нужно исключить сауны, парилки. При ярком солнце, особенно весной, в первые месяцы желательно ношение темных солнцезащитных очков. Может отмечаться некоторая сухость глаз и затруднение открывания век после сна – жалобы возможные в первый послеоперационный год.
Особенно важный момент заключается в том, что в сумерках и ночью, пациенты могут отмечать вокруг источника света ореол (эффект гало). Его появление связано с несовпадением размеров операционной зоны с шириной зрачка.
Более полную информацию о состоянии Вашего органа зрения вы получите от офтальмолога, проводившего обследование.